El 25 de marzo de 2020, Hannah Davis estaba enviando mensajes de texto a dos amigos cuando se dio cuenta de que no podía entender uno de sus mensajes. En retrospectiva, esa fue la primera señal de que tenía COVID-19. También fue su primera experiencia con el fenómeno conocido como “niebla cerebral”, y el momento en que su antigua vida se contrajo con la actual. Alguna vez trabajó en inteligencia artificial y analizó sistemas complejos sin dudarlo, pero ahora “se topa con un muro mental” cuando se enfrenta a tareas tan simples como completar formularios. Su recuerdo, una vez vívido, se siente desgastado y fugaz. Las mundanidades anteriores (comprar alimentos, preparar comidas, limpiar) pueden ser angustiosamente difíciles. Su mundo interior, lo que ella llama "los extras de pensar, como soñar despierto, hacer planes, imaginar", se ha ido. La niebla “abarca tanto”, me dijo, “afecta todas las áreas de mi vida.
De los muchos síntomas posibles del COVID prolongado, la niebla mental “es, con mucho, uno de los más incapacitantes y destructivos”, me dijo Emma Ladds, especialista en atención primaria de la Universidad de Oxford. También es uno de los más incomprendidos. Ni siquiera estaba incluido en la lista de posibles síntomas de COVID cuando comenzó la pandemia de coronavirus. Pero entre el 20 y el 30 por ciento de los pacientes informan confusión mental tres meses después de la infección inicial, al igual que entre el 65 y el 85 por ciento de los pacientes de larga distancia que permanecen enfermos durante mucho más tiempo. Puede afectar a personas que nunca estuvieron lo suficientemente enfermas como para necesitar un ventilador o atención hospitalaria . Y puede afectar a los jóvenes en la plenitud de su vida mental.
Los viajeros de larga distancia con niebla mental dicen que no se parece a ninguna de las cosas con las que la gente, incluidos muchos profesionales médicos, lo comparan burlonamente. Es más profundo que el pensamiento nublado que acompaña a la resaca, el estrés o la fatiga. Para Davis, ha sido distinto y peor que su experiencia con el TDAH. No es psicosomático e implica cambios reales en la estructura y la química del cerebro. No es un trastorno del estado de ánimo : "Si alguien dice que esto se debe a la depresión y la ansiedad, no tiene ninguna base para eso, y los datos sugieren que podría ser la otra dirección", dijo Joanna Hellmuth, neuróloga de UC San Francisco. yo.

Y a pesar de su nombre nebuloso, la niebla mental no es un término general para todos los posibles problemas mentales. En esencia, dijo Hellmuth, casi siempre es un trastorno de la "función ejecutiva", el conjunto de habilidades mentales que incluye centrar la atención, mantener la información en la mente y bloquear las distracciones. Estas habilidades son tan fundamentales que cuando se desmoronan, gran parte del edificio cognitivo de una persona se derrumba. Todo lo que implique concentración, multitarea y planificación, es decir, casi todo lo importante, se vuelve absurdamente arduo. “Eleva lo que son procesos inconscientes para las personas sanas al nivel de una toma de decisiones consciente”, me dijo Fiona Robertson, escritora residente en Aberdeen, Escocia.
Por ejemplo, el cerebro de Robertson a menudo pierde el foco a mitad de la oración, lo que lleva a lo que ella llama en broma "síndrome de sí": "Olvidé lo que estoy diciendo, terminé y dije: 'Entonces, sí...'", dijo. La niebla mental impidió que Kristen Tjaden condujera, porque olvidaría su destino en el camino. Durante más de un año, tampoco pudo leer porque dar sentido a una serie de palabras se había vuelto demasiado difícil. Angela Meriquez Vázquez me dijo que una vez le tomó dos horas programar una reunión por correo electrónico: revisaba su calendario, pero la información se deslizaba en el segundo que tardó en abrir su bandeja de entrada. En el peor de los casos, no podía descargar un lavavajillas, porque identificar un objeto, recordar dónde debía ir y colocarlo allí era demasiado complicado.
La memoria también sufre, pero de una manera diferente a las condiciones degenerativas como el Alzheimer. Los recuerdos están ahí, pero con el mal funcionamiento de la función ejecutiva, el cerebro no elige las cosas importantes para almacenar ni recupera esa información de manera eficiente. Davis, que forma parte de la Colaboración de investigación dirigida por pacientes , puede recordar hechos de artículos científicos, pero no eventos. Cuando piensa en sus seres queridos o en su antigua vida, se sienten distantes. “Los momentos que me afectaron ya no se sienten como si fueran parte de mí”, dijo. “Siento que soy un vacío y estoy viviendo en un vacío”.
La mayoría de las personas con niebla mental no se ven tan gravemente afectadas y mejoran gradualmente con el tiempo. Pero incluso cuando las personas se recuperan lo suficiente como para trabajar, pueden luchar con mentes menos ágiles que antes. “Estábamos acostumbrados a manejar un auto deportivo, y ahora nos quedamos con un cacharro”, dijo Vázquez. En algunas profesiones, un cacharro no es suficiente. “He tenido cirujanos que no pueden volver a la cirugía porque necesitan su función ejecutiva”, me dijo Mónica Verduzco-Gutiérrez, especialista en rehabilitación de UT Health San Antonio.
Mientras tanto, Robertson estaba estudiando física teórica en la universidad cuando se enfermó por primera vez, y su niebla ocluyó una carrera que alguna vez estuvo brillantemente iluminada. “Solía brillar, como si pudiera juntar estas cosas y comenzar a ver cómo funciona el universo”, me dijo. “Nunca he podido volver a acceder a esa sensación, y la extraño, todos los días, como un dolor”. Esa pérdida de identidad fue tan perturbadora como los aspectos físicos de la enfermedad, que “siempre pensé que podría enfrentar… si pudiera pensar correctamente”, dijo Robertson. “Esto es lo que más me ha desestabilizado”.
Robertson predijo que la pandemia desencadenaría una ola de deterioro cognitivo en marzo de 2020. Su confusión mental comenzó dos décadas antes, probablemente con una enfermedad viral diferente, pero desarrolló las mismas deficiencias en las funciones ejecutivas que experimentan los transportistas de larga distancia, que luego empeoraron cuando ella contrajo COVID el año pasado. Esa constelación específica de problemas también afecta a muchas personas que viven con el VIH , epilépticos después de convulsiones, pacientes con cáncer que experimentan el llamado quimiocerebro y personas con varias enfermedades crónicas complejas como la fibromialgia. Es parte de los criterios diagnósticos de la encefalomielitis miálgica, también conocido como síndrome de fatiga crónica, o ME/CFS, una condición que ahora tienen Davis y muchos otros transportistas de larga distancia. La niebla mental existía mucho antes de la COVID y afectaba a muchas personas cuyas condiciones eran estigmatizadas, descartadas o desatendidas. “Durante todos esos años, la gente lo trató como si no valiera la pena investigarlo”, me dijo Robertson. “A muchos de nosotros nos dijeron, Oh, es solo un poco de depresión. ”
Varios médicos con los que hablé argumentaron que el término niebla mental hace que la condición suene como un inconveniente temporal y priva a los pacientes de la legitimidad que otorgaría un lenguaje más medicalizado como el deterioro cognitivo . Pero Aparna Nair, historiadora de la discapacidad en la Universidad de Oklahoma, señaló que las comunidades de personas con discapacidad han usado el término durante décadas y que hay muchas otras razones detrás del rechazo de la niebla mental más allá de la terminología. (Un exceso de sílabas no impidió que la fibromialgia y la encefalomielitis miálgica fueran trivializadas).
Por ejemplo, Hellmuth señaló que en su campo de la neurología cognitiva, “prácticamente toda la infraestructura y la enseñanza” se centra en enfermedades degenerativas como el Alzheimer, en el que las proteínas rebeldes afectan a los cerebros de los ancianos. Pocos investigadores saben que los virus pueden causar trastornos cognitivos en personas más jóvenes, por lo que pocos estudian sus efectos. “Como resultado, nadie aprende sobre esto en la escuela de medicina”, dijo Hellmuth. Y debido a que “no hay mucha humildad en la medicina, la gente termina culpando a los pacientes en lugar de buscar respuestas”, dijo.
Las personas con niebla mental también son excelentes para ocultarlo: ninguno de los transportistas de larga distancia que entrevisté parecía tener problemas cognitivos. Pero a veces, cuando su habla es obviamente lenta, "nadie excepto mi esposo y mi madre me ven", dijo Robertson. El estigma que experimentan los viajeros de larga distancia también los motiva a presentarse como normales en situaciones sociales o citas con el médico, lo que agrava la sensación errónea de que están menos deteriorados de lo que afirman, y puede ser debilitante y agotador. “Harán lo que se les pida cuando les hagas la prueba, y tus resultados dirán que fueron normales”, me dijo David Putrino, quien dirige una clínica de rehabilitación de COVID-19 en Mount Sinai. "Solo si los revisas dos días después, verás que los has destrozado durante una semana".
“Tampoco tenemos las herramientas adecuadas para medir la niebla mental”, dijo Putrino. Los médicos a menudo usan la Evaluación Cognitiva de Montreal, que fue diseñada para descubrir problemas mentales extremos en personas mayores con demencia, y “no está validada para personas menores de 55 años”, me dijo Hellmuth. Incluso una persona con niebla mental severa puede superarlo . Existen pruebas más sofisticadas, pero aún comparan a las personas con el promedio de la población en lugar de su línea de base anterior. “A una persona de alto funcionamiento con una disminución en sus habilidades que cae dentro del rango normal se le dice que no tiene ningún problema”, dijo Hellmuth.
Este patrón existe para muchos síntomas prolongados de COVID: los médicos ordenan pruebas inapropiadas o demasiado simplistas, cuyos resultados negativos se utilizan para desacreditar los síntomas genuinos de los pacientes. No ayuda que la niebla mental (y el COVID prolongado en general) afecte de manera desproporcionada a las mujeres, que tienen un largo historial de ser etiquetadas como emocionales o histéricas por parte del establecimiento médico . Pero cada paciente con niebla mental “me cuenta exactamente la misma historia de síntomas de funciones ejecutivas”, dijo Hellmuth. “Si la gente estuviera inventando esto, la narrativa clínica no sería la misma”.
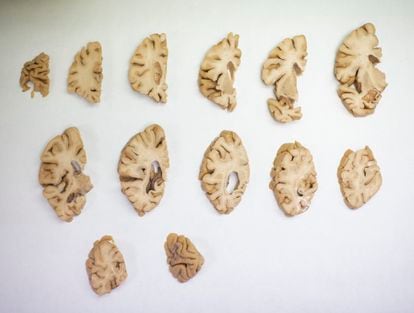
A principios de este año, un equipo de investigadores británicos representó la naturaleza invisible de la niebla cerebral en las imágenes en blanco y negro de las resonancias magnéticas. Gwenaëlle Douaud de la Universidad de Oxford y sus colegas analizaron datos del estudio del Biobanco del Reino Unido, que había escaneado regularmente los cerebros de cientos de voluntarios durante años antes de la pandemia. Cuando algunos de esos voluntarios contrajeron COVID, el equipo pudo comparar sus escaneos posteriores con los anteriores. Descubrieron que incluso las infecciones leves pueden encoger ligeramente el cerebro y reducir el grosor de su materia gris rica en neuronas. En el peor de los casos, estos cambios eran comparables a una década de envejecimiento. Fueron especialmente pronunciados en áreas como la circunvolución parahipocampal, que es importante para codificar y recuperar recuerdos, y la corteza orbitofrontal, que es importante para la función ejecutiva. Todavía eran evidentes en personas que no habían sido hospitalizadas. Y venían acompañados de problemas cognitivos.
Aunque el SARS-CoV-2, el coronavirus que causa la COVID, puede ingresar e infectar el sistema nervioso central , no lo hace de manera eficiente, persistente o frecuente, me dijo Michelle Monje, neurooncóloga de Stanford. En cambio, cree que, en la mayoría de los casos, el virus daña el cerebro sin infectarlo directamente. Ella y sus colegas mostraron recientementeque cuando los ratones experimentan episodios leves de COVID, los químicos inflamatorios pueden viajar desde los pulmones hasta el cerebro, donde alteran las células llamadas microglía. Normalmente, la microglía actúa como cuidadora del terreno, apoyando a las neuronas al eliminar las conexiones innecesarias y limpiar los desechos no deseados. Cuando se inflaman, sus esfuerzos se vuelven demasiado entusiastas y destructivos. En su presencia, el hipocampo, una región crucial para la memoria, produce menos neuronas frescas, mientras que muchas neuronas existentes pierden sus capas aislantes, por lo que las señales eléctricas ahora recorren estas células más lentamente. Estos son los mismos cambios que Monje ve en los pacientes de cáncer con “niebla de quimioterapia”. Y aunque ella y su equipo realizaron sus experimentos de COVID en ratones, encontraron altos niveles de las mismas sustancias químicas inflamatorias en vehículos de larga distancia con confusión mental.
Monje sospecha que la neuroinflamación es “probablemente la forma más común” en la que el COVID genera confusión mental, pero es probable que existan muchas de esas rutas. El COVID posiblemente podría desencadenar problemas autoinmunes en los que el sistema inmunitario ataca por error al sistema nervioso, o reactivar virus latentes como el virus de Epstein-Barr , que se ha relacionado con afecciones que incluyen EM/SFC y esclerosis múltiple. Al dañar los vasos sanguíneos y llenarlos de pequeños coágulos , la COVID también estrangula el suministro de sangre al cerebro., privando de oxígeno y combustible a este órgano energéticamente exigente. Esta escasez de oxígeno no es lo suficientemente grave como para matar neuronas o enviar personas a una UCI, pero "el cerebro no está recibiendo lo que necesita para funcionar a toda máquina", me dijo Putrino. (La grave privación de oxígeno que obliga a algunas personas con COVID a recibir cuidados intensivos provoca problemas cognitivos diferentes a los que experimentan la mayoría de los transportistas de larga distancia).
Ninguna de estas explicaciones está escrita en piedra, pero colectivamente pueden dar sentido a las características de la niebla mental. La falta de oxígeno afectaría primero a las tareas cognitivas sofisticadas y dependientes de la energía, lo que explica por qué la función ejecutiva y el lenguaje “son los primeros en desaparecer”, dijo Putrino. Sin capas aislantes, las neuronas funcionan más lentamente, lo que explica por qué muchos viajeros de larga distancia sienten que su velocidad de procesamiento se ha disparado: "Estás perdiendo lo que facilita la conexión neuronal rápida entre las regiones del cerebro", dijo Monje. Estos problemas pueden verse exacerbados o mitigados por factores como el sueño y el descanso, lo que explica por qué muchas personas con niebla mental tienen días buenos y días malos. Y aunque otros virus respiratorios pueden causar estragos inflamatorios en el cerebro, el SARS-CoV-2 lo hace de manera más potente que, digamos, la influenza., lo que explica por qué personas como Robertson desarrollaron confusión mental mucho antes de la pandemia actual y por qué el síntoma es especialmente prominente entre los transportistas de larga distancia de COVID.
Quizás la implicación más importante de esta ciencia emergente es que la niebla mental es "potencialmente reversible", dijo Monje. Si el síntoma fuera el resultado de una infección cerebral persistente o de la muerte masiva de neuronas después de una grave falta de oxígeno, sería difícil de deshacer. Pero la neuroinflamación no es el destino. Los investigadores del cáncer, por ejemplo, han desarrollado medicamentos que pueden calmar la microglía enloquecida en ratones y restaurar sus capacidades cognitivas; algunos se están probando en los primeros ensayos clínicos . “Tengo la esperanza de que encontraremos lo mismo en COVID”, dijo.
Los avances biomédicos pueden tardar años en llegar, pero los transportistas de larga distancia necesitan ayuda con la niebla mental ahora . A falta de curas, la mayoría de los enfoques de tratamiento consisten en ayudar a las personas a controlar sus síntomas. Un sueño más profundo, una alimentación saludable y otros cambios genéricos en el estilo de vida pueden hacer que la afección sea más tolerable. Las técnicas de respiración y relajación pueden ayudar a las personas a superar los malos brotes; La terapia del habla puede ayudar a las personas con problemas para encontrar palabras. Algunos medicamentos de venta libre, como los antihistamínicos, pueden aliviar los síntomas inflamatorios, mientras que los estimulantes pueden aumentar la concentración.
“Algunas personas se recuperan espontáneamente a la línea de base”, me dijo Hellmuth, “pero dos años y medio después, muchos de los pacientes que veo no están mejor”. Y entre estos extremos se encuentra quizás el grupo más grande de viajeros de larga distancia, aquellos cuya niebla mental ha mejorado pero no se ha desvanecido, y que pueden “mantener una vida relativamente normal, pero solo después de hacer adaptaciones serias”, dijo Putrino. Los largos períodos de recuperación y una gran cantidad de trucos hacen posible una vida normal, pero más lenta y a un costo más alto.
Kristen Tjaden puede volver a leer, aunque sea por períodos breves seguidos de largos descansos, pero no ha vuelto a trabajar. Angela Meriquez Vázquez puede trabajar pero no puede realizar múltiples tareas o procesar reuniones en tiempo real. Julia Moore Vogel, que ayuda a dirigir un gran programa de investigación biomédica, puede reunir suficientes funciones ejecutivas para su trabajo, pero "casi todo lo demás en mi vida lo he recortado para hacer espacio para eso", me dijo. “Solo salgo de casa o socializo una vez a la semana”. Y rara vez habla de estos problemas abiertamente porque “en mi campo, tu cerebro es tu moneda”, dijo. “Sé que mi valor a los ojos de muchas personas disminuirá al saber que tengo estos desafíos cognitivos”.
Los pacientes luchan por hacer las paces con lo mucho que han cambiado y el estigma asociado con ello, independientemente de dónde terminen. Su desesperación por volver a la normalidad puede ser peligrosa, especialmente cuando se combina con las normas culturales sobre seguir adelante a través de desafíos y malestar post-esfuerzo : choques graves en los que todos los síntomas empeoran incluso después de un esfuerzo físico o mental menor .. Muchos transportistas de larga distancia intentan esforzarse para volver al trabajo y, en cambio, "se empujan a sí mismos a un choque", me dijo Robertson. Cuando trató de forzar su camino hacia la normalidad, estuvo confinada en su casa durante un año y necesitó atención a tiempo completo. Incluso ahora, si trata de concentrarse en medio de un mal día, “Termino con una reacción física de agotamiento y dolor, como si hubiera corrido una maratón”, dijo.
El malestar posterior al esfuerzo es tan común entre los transportistas de larga distancia que “el ejercicio como tratamiento es inapropiado para las personas con COVID prolongado”, dijo Putrino. Incluso los juegos de entrenamiento mental, que tienen un valor cuestionable pero que a menudo se mencionan como tratamientos potenciales para la niebla mental, deben racionarse con mucho cuidado porque el esfuerzo mental es esfuerzo físico. Las personas con EM/SFC aprendieron esta lección de la manera más difícil y lucharon duro para que la terapia con ejercicios, una vez recetada comúnmente para la afección, se elimine de la guía oficial en los EE. UU. y el Reino Unido. También han aprendido el valor del ritmo : detectar cuidadosamente y administrar sus niveles de energía para evitar choques.
Vogel hace esto con un dispositivo portátil que rastrea su frecuencia cardíaca, sueño, actividad y estrés como indicador de sus niveles de energía; si se sienten deprimidos, se obliga a sí misma a descansar , tanto cognitiva como físicamente. Consultar las redes sociales o responder a los correos electrónicos no cuentan. En esos momentos, “tienes que aceptar que tienes esta crisis médica y lo mejor que puedes hacer es literalmente nada”, dijo. Cuando está atrapado en la niebla, a veces la única opción es quedarse quieto.
Fuente: https://www.theatlantic.com/health/archive/2022/09/long-covid-brain-fog-symptom-executive-function/671393/